📝RESUMO DA MATÉRIA
- Os pólipos no cólon costumam ser assintomáticos, mas em alguns casos podem causar alterações nos hábitos intestinais, sangramento retal ou desconforto abdominal.
- A idade e a genética influenciam o risco, mas escolhas relacionadas ao estilo de vida, como uma dieta rica em carnes processadas e alimentos industrializados, também contribuem para o desenvolvimento de pólipos no cólon.
- A inflamação crônica no cólon, causada por condições como a doença de Crohn e a colite ulcerativa, aumenta o risco de desenvolver pólipos no cólon e câncer colorretal.
- Um microbioma intestinal equilibrado é importante para a saúde do cólon. Dê preferência a alimentos integrais e carboidratos saudáveis, evitando alimentos processados e óleos de sementes.
- A colonoscopia é considerada o padrão-ouro para o rastreamento de pólipos no cólon, embora envolva alguns riscos. Converse com seu médico sobre todas as opções de rastreamento para tomar uma decisão bem fundamentada.
🩺Por Dr. Mercola
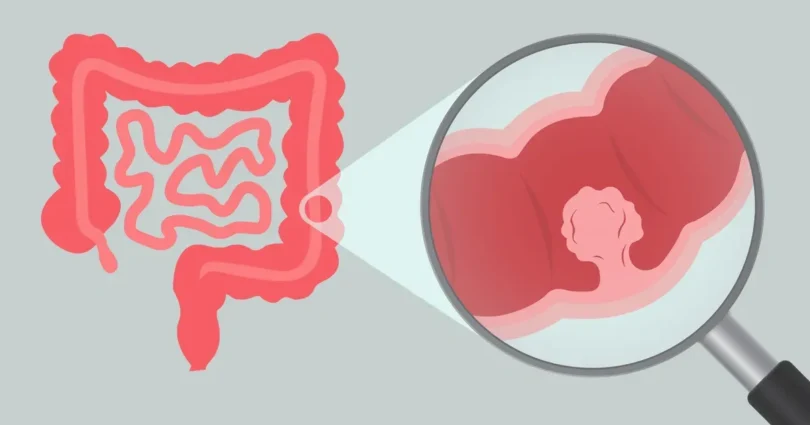
Realizar um check-up de rotina e ouvir seu médico mencionar a palavra “pólipo” pode parecer alarmante, mas entender o que são os pólipos no cólon e como preveni-los é essencial para manter a saúde. Pólipos no cólon são crescimentos anormais que se formam no revestimento interno do cólon, que faz parte do intestino grosso.
Imagine o cólon como uma mangueira de jardim: os pólipos seriam como pequenas protuberâncias que se formam em seu interior. Embora muitos pólipos no cólon sejam inofensivos, alguns podem se tornar cancerígenos com o tempo, o que torna essencial a detecção precoce, o reconhecimento dos sintomas e a adoção de medidas preventivas.
Sintomas de pólipos no cólon
Um dos maiores desafios em relação aos pólipos no cólon é que, na maioria dos casos, eles não causam sintomas perceptíveis. Como os sintomas costumam estar ausentes, é fácil ignorar qualquer mudança sutil no seu corpo. No entanto, estar atento aos sinais de alerta, mesmo que pareçam pequenos, é o primeiro passo para proteger sua saúde.
Embora a maioria dos pólipos não cause sintomas, alguns provocam alterações nos hábitos intestinais. Essas alterações incluem constipação persistente, caracterizada pela dificuldade para evacuar, ou o oposto, diarreia, que se manifesta por evacuações frequentes e líquidas.
Por exemplo, se suas evacuações são regulares e, de repente, você passa a ter constipação ou diarreia por mais de alguns dias consecutivos, é importante ficar atento. Essas alterações ocorrem porque pólipos maiores bloqueiam parte do cólon, interferindo na passagem normal dos resíduos. Se você notar mudanças persistentes nos seus hábitos intestinais, é importante consultar um médico para identificar a causa.
Outro sinal é o sangramento retal ou a presença de sangue nas fezes. Embora o sangue nas fezes também possa estar associado a outras condições, é fundamental levar esse sintoma a sério. O sangue nas fezes geralmente aparece em vermelho vivo ou em tom mais escuro e com aspecto viscoso, dependendo do local do sangramento. Mesmo que você não apresente nenhum outro sintoma, alguns pólipos podem sangrar de forma intermitente.
Algumas pessoas com pólipos no cólon também sentem desconforto abdominal, cólicas ou inchaço. Isso se manifesta como uma dor persistente, dores agudas ou uma sensação de inchaço no abdômen. Imagine uma torção em uma mangueira de jardim: isso causa acúmulo de pressão atrás da torção.
De forma semelhante, pólipos grandes bloqueiam parte do cólon, levando ao acúmulo de gases e pressão, o que resulta em desconforto. É importante lembrar que esses sintomas não são exclusivos dos pólipos no cólon e podem ser causados por outros problemas digestivos.
Fatores de risco comuns para pólipos no cólon
Compreender os fatores que contribuem para o desenvolvimento de pólipos no cólon é essencial para a prevenção. Embora alguns fatores de risco, como idade e genética, estejam fora do seu controle, outros, relacionados ao estilo de vida, podem ser modificados. A idade é um fator significativo no surgimento de pólipos no cólon. Estudos indicam que a prevalência de adenomas, um tipo comum de pólipo, aumenta com a idade, variando cerca de 20% aos 45 anos para mais de 50% na faixa dos 85 anos.
A genética também exerce um papel importante. A polipose adenomatosa familiar (PAF) é uma condição hereditária causada por uma mutação no gene APC. Indivíduos com PAF desenvolvem numerosos pólipos no cólon e apresentam alto risco de câncer colorretal, na maioria dos casos, antes dos 40 anos, o que reforça a forte ligação entre genética e desenvolvimento de pólipos. Se houver histórico familiar de câncer de cólon ou pólipos, em especial quando diagnosticados em idade precoce, é fundamental discutir isso com seu médico.
Diversos fatores relacionados ao estilo de vida também influenciam o risco de desenvolver pólipos no cólon, já que mutações se acumulam ao longo do tempo devido a influências ambientais, como dieta, sedentarismo e exposição a substâncias como poluição, tabaco e álcool. Uma dieta rica em carnes processadas, por exemplo, contribui para o desenvolvimento de pólipos, em parte pela formação de aminas heterocíclicas durante o cozimento.
A doença inflamatória intestinal (DII), que inclui a doença de Crohn e a colite ulcerativa, também aumenta o risco de câncer de cólon. A inflamação crônica no cólon, característica da DII, favorece a formação de pólipos.
A importância da saúde intestinal
Os trilhões de microrganismos que residem no seu intestino, conhecidos como microbiota intestinal, desempenham um papel fundamental na saúde geral, incluindo a saúde digestiva. Pesquisas recentes indicam uma forte relação entre o equilíbrio desses microrganismos e o desenvolvimento de pólipos no cólon e câncer colorretal (CCR). Uma revisão publicada no International Journal of Molecular Sciences destaca como desequilíbrios nesse sistema, conhecidos como disbiose, contribuem para essas condições.
O estudo enfatiza que uma dieta saudável e rica em fibras é essencial para manter uma microbiota intestinal equilibrada. A ingestão regular de fibras ajuda a preservar a integridade da camada protetora de muco e a função de barreira do intestino. Quando você não consome fibras suficientes, ocorre um aumento de bactérias que degradam a mucina e uma redução na produção dos ácidos graxos de cadeia curta (AGCCs) benéficos. Os AGCCs possuem propriedades anti-inflamatórias que auxiliam na proteção do cólon.
No entanto, se o seu microbioma intestinal estiver comprometido, é importante evitar dietas muito ricas em fibras no início, pois o excesso pode aumentar os níveis de endotoxinas nesse contexto. Portanto, se a saúde do seu intestino estiver muito comprometida, concentre-se em carboidratos de fácil digestão, como água com dextrose, durante uma ou duas semanas. Beba essa solução aos poucos ao longo do dia para favorecer a recuperação gradual do intestino.
Após esse período, inclua arroz branco e frutas inteiras para nutrir as bactérias benéficas, antes de introduzir vegetais, grãos integrais e amidos. Esses carboidratos saudáveis desempenham um papel de suporte à função mitocondrial, já que a glicose é o combustível preferido para a produção de energia no nível celular. Adapte seu consumo de carboidratos para manter um microbioma saudável, buscando uma ingestão diária de 200 a 350 gramas para a maioria dos adultos.
Por outro lado, uma dieta rica em alimentos processados, gorduras prejudiciais, açúcares refinados e álcool impacta de forma negativa a microbiota intestinal, aumentando o risco de CCR, que costuma se desenvolver a partir de pólipos adenomatosos do cólon. Além de evitar carnes processadas, é importante evitar óleos de sementes, que são ricos em ácido linoleico, que prejudica a microbiota intestinal e favorece o crescimento de bactérias nocivas.
O ácido linoleico é uma toxina mitocondrial que compromete a produção de energia celular, limitando sua capacidade de manter um ambiente intestinal saudável. Além dos alimentos processados, evite nozes e sementes para reduzir a ingestão de ácido linoleico. Também é recomendável evitar refeições fora de casa, já que a maioria dos restaurantes utiliza óleos vegetais em seus pratos, molhos e temperos. Além disso, limite o consumo de carnes de frango e porco, pois são ricas em ácido linoleico.
Substitua alimentos processados por opções integrais, não processadas, e gorduras saudáveis, como manteiga de animais alimentados com pasto, sebo e ghee. É aconselhável manter a ingestão total de ácido linoleico abaixo de 5 gramas. Se você conseguir reduzir para menos de 2 gramas, melhor ainda.
Para ajudar a controlar sua ingestão, utilize um rastreador nutricional online para registrar todas as refeições diárias. Embora ainda seja necessário avançar nas pesquisas para entender melhor as complexas interações entre a microbiota intestinal e os pólipos no cólon, as evidências já indicam que cuidar da saúde intestinal é um componente importante de uma estratégia ampla de prevenção.
Será que você deve fazer uma colonoscopia?
A colonoscopia é considerada o padrão ouro para o rastreamento convencional do câncer de cólon. Durante esse procedimento, um tubo longo e flexível equipado com uma câmera é inserido no reto, permitindo que o médico visualize todo o cólon. A grande vantagem da colonoscopia é que os pólipos podem ser removidos durante o próprio exame. No entanto, trata-se de um procedimento invasivo, que apresenta riscos.
Para pessoas com alto risco, a colonoscopia pode ser útil, mas é fundamental pesar os benefícios contra os potenciais danos, que incluem até o risco de morte. Um estudo apontou uma taxa de mortalidade de 3 para cada 100 mil colonoscopias, além de eventos adversos graves em 44 para cada 10 mil procedimentos, “com um número necessário para causar dano estimado em 225”. Outros riscos incluem sangramento após a remoção de pólipos pré-cancerosos e perfuração intestinal.
Outra preocupação é a disbiose e outros desequilíbrios intestinais causados pela limpeza do intestino com laxantes fortes antes do procedimento. A qualidade da esterilização do equipamento entre os pacientes também influencia o risco do exame.
Se decidir realizar a colonoscopia, é importante procurar clínicas ou hospitais que utilizem ácido peracético, uma substância similar ao vinagre, para esterilizar de modo completo os equipamentos, dissolvendo as proteínas presentes nos endoscópios flexíveis. Antes de agendar o exame, ligue para o local e pergunte como é feita a esterilização do equipamento entre os pacientes.
Existem diversas outras opções de rastreamento disponíveis, como o teste de sangue oculto nas fezes baseado em guaiaco (gFOBT) e o teste imunológico fecal (FIT), que detectam a presença de sangue ou anticorpos nas fezes. Há também o teste FIT-DNA, por vezes chamado de teste de DNA de fezes, que combina o FIT com a análise de alterações no DNA das fezes.
Outras alternativas incluem a sigmoidoscopia flexível e a colonografia por tomografia computadorizada (TC), também conhecida como colonoscopia virtual. A sigmoidoscopia flexível é semelhante à colonoscopia, porém utiliza um aparelho menor e mais curto, que não alcança partes mais profundas do cólon. Muitos médicos não discutem com seus pacientes os benefícios e riscos de cada método de rastreamento, recomendando apenas a colonoscopia.
Protegendo a saúde do seu cólon com uma abordagem proativa
Os pólipos no cólon costumam ser silenciosos, mas não precisam representar uma ameaça para sua saúde futura. Ao compreender os sintomas, conhecer seus fatores de risco e adotar hábitos de vida saudáveis, você reduz de forma considerável seu risco. Uma dieta saudável que elimine alimentos processados, a prática regular de exercícios e a manutenção de um peso adequado são algumas das suas melhores defesas naturais.
Além disso, a exposição a produtos químicos sintéticos desreguladores endócrinos (DEs), ao estrogênio e aos campos eletromagnéticos (CEMs) generalizados prejudica ainda mais a capacidade das células de gerar energia de forma eficiente. Esse déficit energético dificulta a manutenção de um ambiente intestinal livre de oxigênio, necessário para o florescimento de bactérias benéficas como a Akkermansia.
A Akkermansia é essencial para um microbioma saudável. No entanto, é importante eliminar todos os óleos de sementes da sua dieta por pelo menos 6 meses antes de iniciar um programa de suplementação de Akkermansia.
Esse período preparatório permite a recuperação da função mitocondrial e a criação de um ambiente mais favorável no cólon para as bactérias benéficas. Seguindo essas etapas, você maximiza os benefícios da suplementação e promove a saúde intestinal geral.
Ao escolher suplementos de Akkermansia, prefira aqueles que utilizam cápsulas avançadas de liberação controlada ou tecnologia de microencapsulação. Essas tecnologias mantêm as bactérias dormentes e protegidas até chegarem ao cólon, em geral de 2 a 4 horas após a ingestão, garantindo maior sobrevivência das bactérias vivas durante a passagem pelo sistema digestivo. Além disso, o uso de antibióticos destrói as bactérias benéficas do intestino e aumenta de modo significativo o risco de câncer de cólon.
Utilize antibióticos apenas quando houver absoluta necessidade e, após o tratamento, foque na reconstrução da flora intestinal por meio de escolhas alimentares específicas, incluindo alimentos fermentados. Evite também carnes de animais criados de forma convencional, que costumam conter resíduos de antibióticos, optando por proteínas de alta qualidade e de origem confiável para manter um microbioma saudável. Ao adotar uma abordagem proativa em relação à sua saúde, você reduz de modo significativo o risco de desenvolver pólipos no cólon e câncer de cólon, garantindo um futuro mais saudável.
Fonte: mercola